Quando la protesi fallisce: le cause più comuni di revisione della protesi totale di ginocchio
Il numero di revisioni di protesi di ginocchio, cioè di interventi necessari a sostituire o correggere una protesi già impiantata, è destinato a crescere

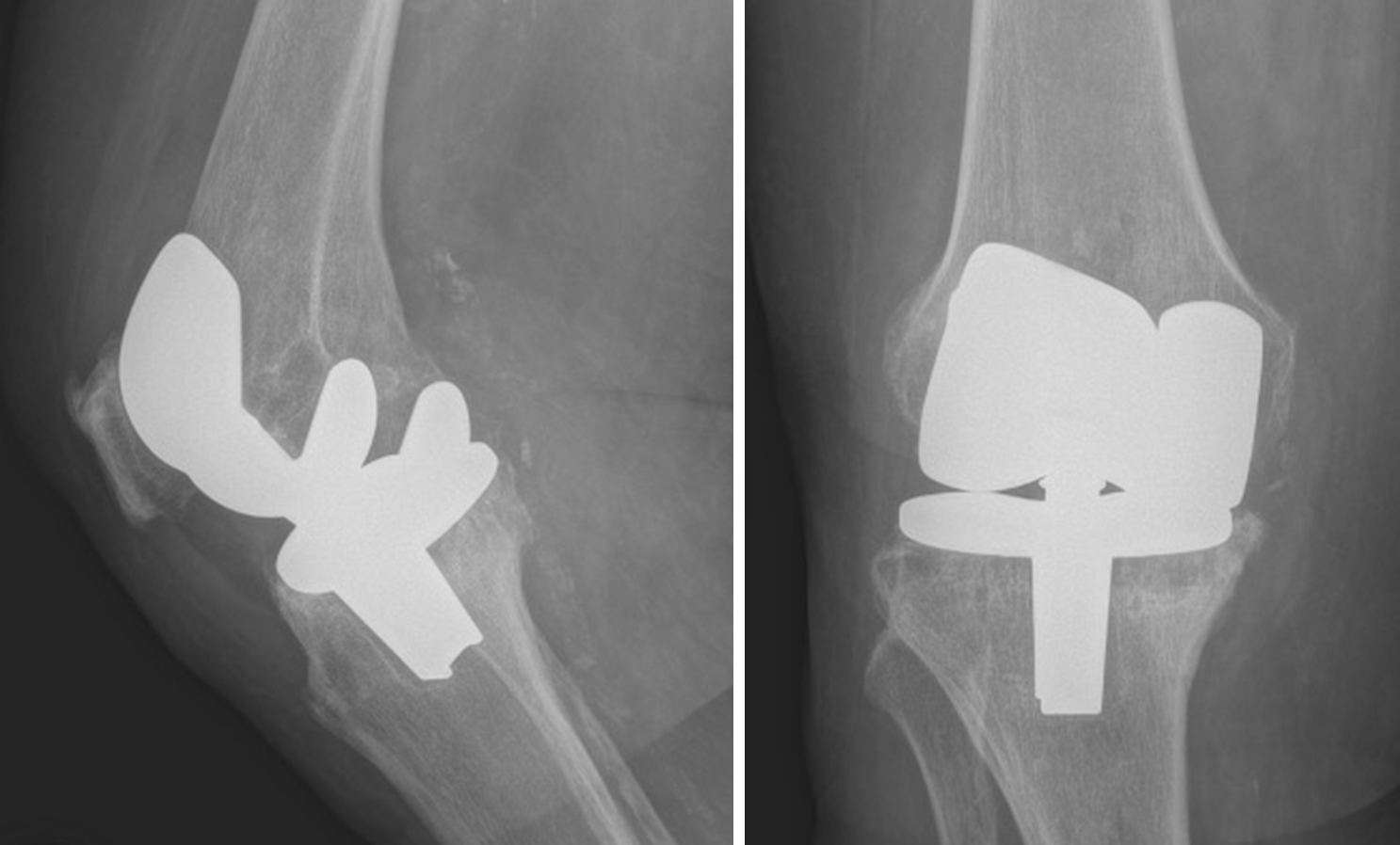
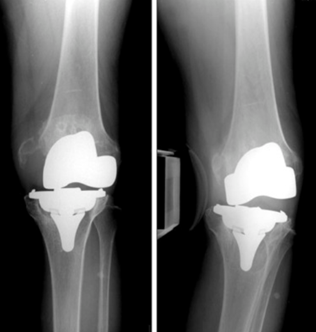
La protesi totale di ginocchio (PTG) è una delle procedure più efficaci per il trattamento dell’osteoartrosi avanzata, garantendo, nei migliori casi, una sopravvivenza dell’impianto fino al 96% a 15 anni. Nonostante ciò, il numero di revisioni – cioè di interventi necessari a sostituire o correggere una protesi già impiantata – è destinato a crescere, soprattutto a causa dell’aumento delle PTG primarie, dell’invecchiamento della popolazione e di fattori legati allo stile di vita, come obesità e elevati livelli di attività fisica.
Infezione peri-protesica (PJI)
L’infezione peri-protesica rappresenta una delle principali cause di revisione delle PTG. La diagnosi è complessa e spesso incerta, poiché non esiste un test diagnostico definitivo. Diverse società scientifiche hanno proposto criteri differenti nel tempo, fino alla definizione EBJIS, che distingue tra infezione improbabile, probabile o confermata, valutando segni clinici, biomarcatori ematici e sinoviali, microbiologia, istologia e imaging.
Si stima che l’1-2% dei pazienti sviluppi PJI entro i primi due anni dall’intervento. Tuttavia, le revisioni dovute a infezione aumentano nel tempo: i registri internazionali riportano un’incidenza fino al 21,6% tra le revisioni di PTG. L’esito ottimale di una PJI consiste nell’eradicazione dell’infezione e nel ripristino di un’articolazione indolore e ben funzionante. Il trattamento conservativo con antibiotici a largo spettro dovrebbe essere riservato ai pazienti con multiple comorbidità non idonei a subire ulteriori interventi. La gestione migliore è ancora oggetto di ampio dibattito. Le procedure chirurgiche più comuni includono il debridement con mantenimento dell’impianto (DAIR) per PJI precoci, e la revisione dell’impianto in uno o due tempi nei casi cronici.
Mobilizzazione asettica
La mobilizzazione asettica è il principale motivo di fallimento tardivo della PTG e si verifica quando l’impianto si mobilizza senza infezione o trauma. È causata principalmente dall’usura dei materiali e dalla risposta infiammatoria che ne deriva, con conseguente osteolisi e progressiva perdita di supporto osseo. Fattori di rischio includono caratteristiche dell’impianto (materiali, modularità, geometria), fattori del paziente (sesso maschile, genetica, attività elevata) e fattori chirurgici (malposizionamento, cementazione inadeguata, danni intraoperatori). Revisioni per mobilizzazione asettica rappresentano circa il 20% delle revisioni di PTG.
Instabilità
L’instabilità post-PTG, definita come movimento eccessivo o anomalo dell’articolazione protesica, è responsabile di circa il 10-26% delle revisioni. Può manifestarsi in diverse forme – instabilità in estensione, flessione, mid-flexion, genu recurvatum o multiplanare – e può essere precoce o tardiva. Le cause comprendono errori tecnici, malposizionamento delle componenti, usura dei materiali e difetti legamentosi. Il trattamento varia dalla fisioterapia alla revisione completa, spesso con impianti più vincolati.
Dolore persistente
Il dolore cronico è una causa frequente di insoddisfazione post-PTG e può derivare da malposizionamento delle componenti, rotazioni errate, sovradimensionamento o problemi femoro-rotulei. L’incidenza di problemi patello-femorali si aggira intorno all’8%, mentre fenomeni come il “patellar clunk” colpiscono circa il 3,5% dei pazienti. L’utilizzo di indagini avanzate, come la TC, è fondamentale per identificare il malposizionamento e guidare l’intervento correttivo.
Rigidità e perdita di movimento
La rigidità del ginocchio post-PTG interessa tra l’1,3% e il 13,2% dei pazienti. È definita come limitazione del range of motion (ROM) e può derivare da fattori preoperatori (ROM ridotto), intraoperatori (malposizionamento dei componenti, squilibrio legamentoso) o postoperatori. Trattamenti comuni includono manipolazioni sotto anestesia, artrolisi e, nei casi più severi, revisione dell’impianto.
Questi dati sottolineano l’importanza di strategie mirate: prevenzione delle infezioni, corretta pianificazione e posizionamento dei componenti, monitoraggio post-operatorio e gestione personalizzata dei pazienti ad alto rischio. Solo con un approccio integrato è possibile ridurre le revisioni, migliorare la durata degli impianti e aumentare la soddisfazione del paziente.
Bibliografia
1. Inui H, Yamagami R, Kono K, Kawaguchi K. What are the causes of failure after total knee arthroplasty? Journal of Joint Surgery and Research. 2023;1(1):32-40. doi:10.1016/j.jjoisr.2022.12.002
2. McNally M, Sousa R, Wouthuyzen-Bakker M, et al. The EBJIS definition of periprosthetic joint infection: a practical guide for clinicians. The Bone & Joint Journal. 2021;103-B(1):18-25. doi:10.1302/0301-620X.103B1.BJJ-2020-1381.R1
3. Jones MD, Buckle CL. How does aseptic loosening occur and how can we prevent it? Orthopaedics and Trauma. 2020;34(3):146-152. doi:10.1016/j.mporth.2020.03.008
4. Al-Jabri T, Brivio A, Maffulli N, Barrett D. Management of instability after primary total knee arthroplasty: an evidence-based review. J Orthop Surg Res. 2021;16(1):729. doi:10.1186/s13018-021-02878-5
5. Scranton PE. Management of knee pain and stiffness after total knee arthroplasty. The Journal of Arthroplasty. 2001;16(4):428-435. doi:10.1054/arth.2001.22250
6. Zaffagnini S, Di Paolo S, Meena A, et al. Causes of stiffness after total knee arthroplasty: a systematic review. International Orthopaedics (SICOT). 2021;45(8):1983-1999. doi:10.1007/s00264-021-05023-3
Dott.ssa Marta Bandino
Unità Operativa di Chirurgia Generale, Fondazione Villa Salus, Mestre Venezia
nostri canali social seguendoci su:















 Eurosets presenta Landing Advance, un sistema completo e intuitivo che apre nuove frontiere nel campo del monitoraggio multiparametrico in cardiochirurgia...
Eurosets presenta Landing Advance, un sistema completo e intuitivo che apre nuove frontiere nel campo del monitoraggio multiparametrico in cardiochirurgia...






